Procédure de soin
Recommandations : Thérapie par pression négative (TPN) : VAC™ thérapie
Adulte
Recommandations : Thérapie par pression négative (TPN) : VAC™ thérapie
Télécharger (PDF)Recommandations : Thérapie par pression négative (TPN) : VAC™ thérapie
Télécharger (PDF)Généralités
Avertissement
La responsabilité du CHUV et des auteurs ne peut être engagée en cas d’utilisation de ce document en dehors du cadre prévu au CHUV. L’adoption de ces techniques de soins par une autre institution relève de la responsabilité de sa direction. Tout soin nécessite des connaissances appropriées et ne peut donc être exécuté que par des professionnels qualifiés. La forme et le contenu de ce document peuvent faire l’objet d’amélioration continue ou d’évolution dans les versions futures. Seule la version électronique fait foi.
Cadre de référence
Précautions Standard / Hygiène des mains
Hygiène, prévention et contrôle de l'infection (HPCi)
REFMED
Catalogue des examens
Tableau des antiseptiques au CHUV
Tableau des désinfectants au CHUV
Directive institutionnelle : Bonnes pratiques de documentation et de tenue du dossier patient du CHUV
Directive institutionnelle : Identitovigilance et port du bracelet d'identification des patients (BIP)
Directive institutionnelle : Gestion de la douleur
Directive institutionnelle : Gestion des médicaments : Préparation, double-contrôle et administration des médicaments
Contexte
Résumé
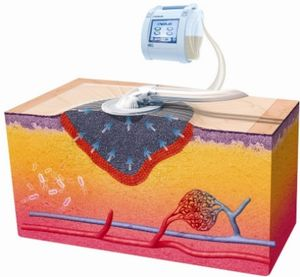
La TPN est un traitement qui a pour objectif de favoriser la cicatrisation en mettant le lit de la plaie en « pression négative » ; c’est-à-dire à une pression inférieure à celle qu’elle aurait si elle était exposée à l’air ambiant. Le système TPN au site de la plaie permet de créer un environnement favorisant la cicatrisation des plaies par première, deuxième ou troisième intention (première retardée).
Définition
La TPN (NPWT en anglais) est un traitement qui a pour objectif de favoriser la cicatrisation en mettant le lit de la plaie en « pression négative » ; c’est-à-dire à une pression inférieure à celle qu’elle aurait si elle était exposée à l’air ambiant.
La force d’aspiration s’exprime en mm Hg et varie entre -50 à -200 mm Hg en fonction des indications cliniques mais usuellement réglée autour de -125 mm Hg. Le système TPN au site de la plaie permet de créer un environnement favorisant la cicatrisation des plaies par deuxième ou troisième intention (première retardée). Sur les plaies cicatrisant en 2ème intention, la TPN permet de :
- Drainer les exsudats de la plaie et favoriser son milieu humide
- Réduire l’œdème au niveau de la plaie et de son pourtour
- Augmenter la perfusion tissulaire et le tissu de granulation
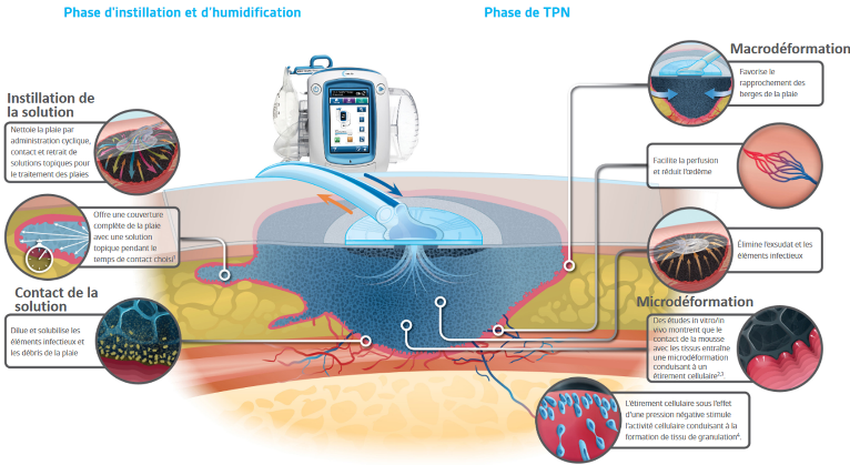
La TPN avec instillation intègre au drainage par aspiration produite par la TPN standard la libération contrôlée de solutions topiques dans le lit de la plaie. Cette irrigation favoriserait le nettoyage de la plaie en désagrégeant les contaminants solubles contribuant ainsi au processus de cicatrisation en 2ème et 3ème intention.
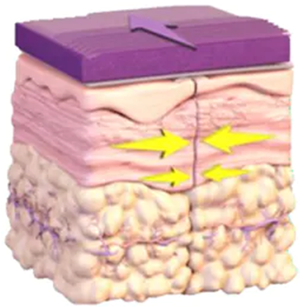
La TPN pour incision fermée (ciNPT) est un traitement pour la cicatrisation en 1ère intention et la thérapie par pression négative est appliquée directement sur une plaie chirurgicale fermée. Cette thérapie est recommandée comme thérapie préventive pour diminuer ou prévenir la déhiscence des plaies chirurgicales.
Les avantages de la TPN sont le contrôle de l’exposition à la flore cutanée, le pansement étant appliqué en salle d’opération dans des conditions stériles et restant en place pendant 5-7 jours, l’aspiration de l’exsudat, et la réduction de la tension incisionnelle latérale (stabilité de la cicatrice) et de la formation d’hématomes ou de séromes sur le site chirurgical.
Indications
Indication du pansement V.A.C standard
Les plaies chroniques, aiguës, traumatiques, subaiguës et déhiscentes, les brûlures au deuxième degré, les ulcères (tels que les ulcères diabétiques, les escarres ou les ulcères liés à une insuffisance veineuse) et les greffes.
Indications du pansement abdominal V.A.C. Abdominal Dressing (Rencontré plutôt aux Soins intensifs)
- Fermeture temporaire de la paroi abdominale lorsqu'une fermeture primaire n'est pas possible et/ou des entrées abdominales répétées sont nécessaires (cicatrisation en 3ème intention)
- Plaies abdominales ouvertes, avec exposition des viscères, notamment dans le cadre du syndrome du compartiment abdominal
Indication du pansement V.A.C. Veraflo Cleanse Choice™
La Thérapie V.A.C. VERAFLO™, associée au pansement V.A.C. VERAFLO CLEANSE CHOICE™, permet de favoriser le nettoyage de la plaie et l’élimination de matériaux infectieux tels des exsudats épais et de la fibrine.

Indications du pansement PREVENA™ pour les incisions chirurgicales
Sur les incisions chirurgicales fermées, ils permettent de gérer l'environnement des incisions chirurgicales qui continuent de suinter après une fermeture à l'aide de sutures ou d'agrafes. L'environnement peut être maintenu fermé et les exsudats drainés via l'application du système de thérapie par pression négative.

Contre-indications
Cicatrisation en 1ère intention
Aucune contre-indication formelle
- Population cible bien sélectionnée pour limiter les coûts
- Adhésion de la personne à la thérapie
- Gêne occasionnée par l’appareil (bruit, encombrement, poids)
Cicatrisation en 2ème ou 3ème intention
- Ne pas placer les pansements en mousse du système V.A.C. Therapy en contact direct avec des vaisseaux sanguins, des sites anastomotiques, des organes ou des nerfs exposés.
- Présence de nécrose dans la plaie, sauf si celle-ci est débridée avant la pose de la TPN ou une TPN avec instillation est utilisée
- Plaie maligne
- Ostéomyélite non traitée
- Fistules non entériques et non explorées
- Saignements
- Infection
- Si réfection du pansement trop fréquente (1/jour) = pansement trop cher, envisager un autre type de pansement.
Recommandations de pratique
Recommandations de la littérature
- Quelle que soit la situation, il convient dans un premier temps d’aborder puis de traiter l’étiologie sous-jacente de la plaie ainsi que les comorbidités associées.
- Il est essentiel d’optimiser tous les aspects de l’état physique, nutritionnel et psychosocial du patient afin de s’assurer que le traitement est approprié et que son bénéfice est optimal.
- Facteurs pouvant augmenter le taux de réussite du traitement :
- Facteurs liés à la plaie
- Plaie bénéficiant d’une bonne vascularisation
- Le lit de la plaie est sain et présente du tissu de granulation
- La plaie a été récemment détergée (tel que recommandé*)
- La plaie produit une quantité importante d’exsudats
- La taille de la plaie est supérieure à 2 cm
- Facteurs liés au patient
- Patient ayant été stabilisé médicalement au maximum (ex. alimentation, tension artérielle, glycémie, équilibre hydrique, infection)
- Le patient ne présente que quelques comorbidités ou elles sont bien contrôlées
- Le patient est confortable (ex. pas de douleur)
- Le patient accepte le traitement
- *NB : La détersion chirurgicale peut parfois ne pas être appropriée dans certaines plaies chroniques. Avant d’instaurer la thérapie VAC, il est important de s’assurer que le lit de la plaie est propre et ne contient ni tissu nécrosé, ni débris en excès
- Facteurs liés à la plaie
- Il est important d’évaluer l’évolution régulièrement. Ceci implique l’utilisation d’une méthode de mesure de la plaie, précise et reproductible. En cas de réduction de la surface de la plaie (ex. d’environ 15%) après une ou deux semaines, il faudra envisager la poursuite du traitement par thérapie VAC avec évaluation clinique concomitante. Renouveler l’évaluation après une autre semaine de traitement.
- En cas d’absence d’amélioration, interrompre la thérapie VAC et commencer un autre traitement. La thérapie VAC pourra être envisagée de nouveau à un stade ultérieur.
Thérapie VAC et infection des plaies
- L’utilisation de la thérapie VAC en traitement unique n’est pas recommandée en cas d’infection de la plaie. Cependant, elle peut être utilisée avec des précautions supplémentaires sur les plaies infectées, dans la mesure où elle s’ajoute à un traitement approprié de l’infection.
- En cas d’infection persistante ou d’aggravation, ou si les plaies ne montrent aucun signe clinique de cicatrisation (c’est-à-dire odeur nauséabonde persistante ou apparaissant), effectuer une réévaluation approfondie du patient et de la plaie (y compris des analyses microbiologiques), arrêter la thérapie VAC et changer de traitement. Il convient de toujours déterminer si une antibiothérapie systémique et/ou une détersion appropriée sont requises et de traiter l’infection de la plaie selon les protocoles en vigueur.
- En cas d’apparition d’une infection au cours du traitement, envisager une antibiothérapie systémique et arrêter la thérapie VAC pour permettre la surveillance de la plaie. Dans certains cas spécifiques, l’utilisation d’un système V.A.C. Instill™ peut être envisagée en cas de plaies très gravement infectées (ex. prothèses de la hanche et du genou et matériel orthopédique infectés). Ceci implique l’instillation d’un liquide approprié dans le lit de la plaie, tel qu’une solution antibactérienne topique.
Risques
Pose de la mousse
Prévention et attitude
- Toujours utiliser des pansements V.A.C. provenant d'un emballage stérile, ni ouvert ni endommagé.
- Ne pas introduire de pansements en mousse dans des tunnels borgnes ou non explorés. L'utilisation du pansement V.A.C. WhiteFoam™ convient mieux aux tunnels explorés.
- Ne pas positionner les pansements en mousse de force dans la plaie, au risque d'endommager les tissus, de modifier l'administration de la pression négative ou d'entraver l'élimination des exsudats et le retrait de la mousse.
- S'assurer de toujours compter le nombre total de morceaux de mousse utilisés pour le pansement et le noter dans le dossier du patient.
Sous-minage
Prévention et attitude
- Si la plaie est sous-minée, découper des bouts de mousse et les enfiler dans tous les recoins et si nécessaire, mettre une autre mousse pour arriver au niveau de la peau.
- Attention, mettre en place une traçabilité des morceaux de mousses, sinon risque d'en oublier un lors de la réfection du pansement et entraîner un risque de surinfection.
Retrait de la mousse
Prévention et attitude
- Toujours compter le nombre total de morceaux de mousse retirés de la plaie et vérifier que ce nombre correspond au nombre de morceaux introduits dans la plaie.
- Un morceau de mousse laissé dans une plaie plus longtemps que la durée recommandée risque de stimuler la croissance du bourgeon dans la mousse, ce qui peut causer des difficultés lors du retrait du morceau de mousse de la plaie ou entraîner une infection ou autre événement indésirable.
Détérioration de la peau saine
Prévention et attitude
- Envisager l'emploi d'un produit de préparation cutanée pour protéger la peau périphérique.
- S'assurer que la mousse ne recouvre pas la peau intacte.
- Protéger la peau périlésionnelle fragile/friable avec un champ V.A.C. Drape supplémentaire, un film hydrocolloïde ou tout autre film transparent.
- Si la connexion TRAC PAD™ est plus grande que la plaie, protéger le pourtour de la plaie avec un hydrocolloïde ou film transparent et adapter une mousse plus grande que le TRAC PAD™.
Arrêt de l'aspiration
Prévention et attitude
- Ne jamais laisser un pansement V.A.C. en place sans aspiration pendant plus de 2 heures consécutives.
- Si le traitement est interrompu pendant plus de 2 heures, retirer l'ancien pansement et irriguer la plaie.
- Appliquer un nouveau pansement V.A.C. provenant d'un emballage stérile non ouvert et remettre en marche la V.A.C. Therapy™ ou appliquer un pansement alternatif selon les instructions du médecin traitant.
Altération/lésion des tendons, des ligaments et des nerfs
Prévention et attitude
- Les tendons, les ligaments et les nerfs doivent être protégés pour ne pas entrer en contact direct avec les pansements V.A.C. Foam Dressings.
- Ces structures peuvent être recouvertes de tissus corporels, d'un matériau à maillage fin, non adhérent (type Adaptic Touch®) pour diminuer le risque de dessiccation ou de lésion.
Hémorragie chez les patients sous anticoagulants thérapeutiques ou autres troubles de la crase
Prévention et attitude
- Ces patients devront être traités et surveillés dans un environnement de soins jugé approprié par le médecin traitant
- Si des saignements actifs surviennent soudainement ou en grande quantité au cours du traitement TPN ou si du sang rouge vif apparaît dans la tubulure ou dans le réservoir, arrêter immédiatement la TPN, laisser le pansement en place, prendre les mesures nécessaires pour arrêter le saignement et contacter immédiatement un médecin.
- Protection des vaisseaux et des organes : tous les vaisseaux et organes exposés ou superficiels au niveau ou autour de la plaie doivent être entièrement recouverts et protégés avant l'instauration de la TPN.
Imagerie par résonance magnétique (IRM) – unité de thérapie
Prévention et attitude
- L'unité de thérapie V.A.C. Therapy est incompatible avec la résonance magnétique (RM).
- Ne pas introduire l'unité de thérapie V.A.C. Therapy dans un environnement de RM.
Suivi du patient
Personnes ressources
Cellule Plaies et cicatrisation : 021 314 24 98 / cellule.plaies@chuv.ch
Références
- Apelqvist, J., Willy, C., Fagerdahl, A.M. et al. Negative Pressure Wound Therapy – overview, challenges and perspectives. J Wound Care 2017; 26: 3, Suppl 3, S1–S113.
- Bobbink, P., Paquet, F., Probst, S. Thérapie par pression négative. Dans Chaplain, V., Reeves, I., (2023). Pratiques exemplaires en soins des plaies : de novice à expert : tome 1. Québec : Presses de l'Université Laval
- World Union of Wound Healing Societies (WUWHS). Principes de bonne pratique : Vacuum assisted closure : recommandations d’utilisation. Document de consensus. Londres : MEP Ltd, 2008.
| Date de validation | Auteurs | Experts |
|---|---|---|
| 29.04.2024 |
Lucie Charbonneau, ICLS, Cellule plaies cicatrisation et escarres, DC Centre de Stomathérapie, Plaies et cicatrisation, Lausanne CHUV Méthodes de soins, Direction des soins, Lausanne, CHUV |
Kevin Gomes, Key Account Manager 3M-KCI
|
Procédure de soin
care_process_687
Auteurs
Lucie Charbonneau, ICLS, Cellule plaies cicatrisation et escarres, DC
Centre de Stomathérapie, Plaies et cicatrisation, Lausanne CHUV
Méthodes de soins, Direction des soins, Lausanne, CHUV
Experts
Kevin Gomes, Key Account Manager 3M-KCI
Date de validation
29.04.2024
Rue du Bugnon 46
1011 Lausanne

