Procédure de soin
Spirométrie incitative (0-18 ans)
Pédiatrie
Spirométrie incitative (0-18 ans)
Télécharger (PDF)Spirométrie incitative (0-18 ans)
Télécharger (PDF)Généralités
Avertissement
La responsabilité du CHUV et des auteurs ne peut être engagée en cas d’utilisation de ce document en dehors du cadre prévu au CHUV. L’adoption de ces techniques de soins par une autre institution relève de la responsabilité de sa direction. Tout soin nécessite des connaissances appropriées et ne peut donc être exécuté que par des professionnels qualifiés. La forme et le contenu de ce document peuvent faire l’objet d’amélioration continue ou d’évolution dans les versions futures. Seule la version électronique fait foi.
Cadre de référence
Précautions Standard / Hygiène des mains
Hygiène, prévention et contrôle de l'infection (HPCi)
REFMED
Catalogue des examens
Tableau des antiseptiques au CHUV
Tableau des désinfectants au CHUV
Directive institutionnelle : Bonnes pratiques de documentation et de tenue du dossier patient du CHUV
Directive institutionnelle : Identitovigilance et port du bracelet d'identification des patients (BIP)
Directive institutionnelle : Gestion de la douleur
Directive institutionnelle : Gestion des médicaments : Préparation, double-contrôle et administration des médicaments
Contexte
Résumé
La spirométrie incitative est une technique de physiothérapie respiratoire encourageant le·la patient·e à effectuer des inspirations lentes et profondes avec un feedback visuel, pour améliorer les débits et les volumes respiratoires.
La première séance d’enseignement est effectuée par un·e physiothérapeute.
Définition
La spirométrie incitative est une technique de physiothérapie respiratoire encourageant le·la patient·e à effectuer des inspirations lentes et profondes avec un feedback visuel, pour améliorer les débits et les volumes respiratoires. La stimulation visuelle se fait au moyen d’un appareil (spiromètre) composé d’une colonne avec une bille ou un disque qui monte lors de l’inspiration.
Objectifs
- Augmentation de l’amplitude ventilatoire par le prolongement du temps inspiratoire et de l’ampliation thoraco-pulmonaire.
- Lutter contre l’hypoventilation
- Recrutement des muscles inspiratoires
- Ouverture du parenchyme pulmonaire
- Recrutement d’unités alvéolaires collabées
- Amélioration des échanges gazeux
Remarque : Cette technique nécessite la totale collaboration du·de la patient·e et la compréhension du geste respiratoire attendu (difficile avant l’âge de +/- 6 ans, à évaluer selon les capacités de coordination respiratoire du·de la patient·e. Voir avec le·la physiothérapeute : il existe d’autres techniques adaptées à chaque âge avec la même efficacité).
Indications
- Tout·e patient·e alité > 24h
- Tout·e patient·e ayant une réduction de la capacité pulmonaire
- Lutte contre les atélectasies
- Prévention des complications respiratoires liées à la chirurgie (en pré- ou post-opératoire)
- Prévention du syndrome thoracique aigu chez les patient·e·s drépanocytaires hospitalisés pour une crise vaso-occlusive
Recommandations de pratique
Précautions
- Mauvaise compréhension /collaboration du·de la patient·e
- Crise d’asthme/ bronchospasme important
- Syndrome d’hyperventilation
- Mucite buccale
- Incapacité à maintenir une fermeture hermétique des lèvres/de la bouche
- Hyperinflation chronique
Risques
Effort respiratoire trop difficile
douleur
Prévention et attitude
- Si l’enfant est algique (ex. post-opératoire, thoracotomie, etc.), administrer l’antalgie prescrite avant la séance de physiothérapie. Ainsi il pourra avoir une meilleure ampliation respiratoire.
Effort respiratoire trop difficile
fatigue, faiblesse musculaire, incapacité de réaliser le geste
Prévention et attitude
- Le·la thérapeute doit tenir compte de l’âge et la compréhension du patient, de la stabilité cardio-respiratoire, du diagnostic, de la pathologie de base (si présente), du débit inspiratoire et expiratoire du patient.
- Prioriser d’autres techniques chez les patients neuro-musculaires, tout patient qui présente des signes de détresse respiratoire et/ou non collaborant.
Etourdissement si trop de répétitions à la suite
hyperventilation
Prévention et attitude
- L’enseignement de la technique doit être faite par un·e physiothérapeute. Dans un premier temps, le traitement est fait sous guidance verbale et tactile avec le thérapeute. Dans un deuxième temps, après validation du physiothérapeute, le patient réalise les exercices sous supervision ou seul (autre soignant ou proche aidant)
Technique de soin
Matériel
1 Solution hydro-alcoolique pour la désinfection des mains
Le choix du matériel est réalisé par le.la physiothérapeute.
Il existe deux types de spiromètres incitatifs :
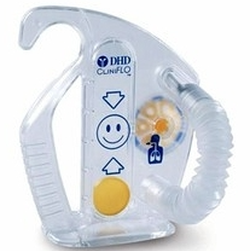
Avec feed-back lié au débit (exemple : CliniFLO®)
-
-
- Objectif visualisé : Débit
- Réglage de l’effort inspiratoire à fournir par la molette (de 100 ml/s à 600 ml/s)
- Indicateur jaune du débit inspiratoire
- Plus facile à comprendre pour le patient mais les volumes ne sont pas quantifiés directement.
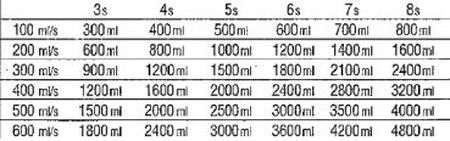
- Il est possible d’estimer le volume inspiré par le patient grâce à un tableau (débit/temps)
- Possibilité de brancher de l’O2 sur le dispositif
Avec feed-back lié au volume et au débit (Spiro-Ball ® taille enfant 2500ml et adolescent/adulte 5000ml)
-
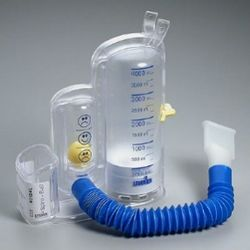
- Objectif visualisé : Volume + Débit
- Le curseur permet de marquer le volume maximum atteint ou à atteindre
- Indicateur jaune du débit inspiratoire
- Feed-back du patient au niveau du débit et du volume plus performant
Entretien
Nettoyage et désinfection du matériel de physiothérapie | HPCi
- Désinfecter l’embout buccal avec une lingette imbibée de solution alcoolique (type Steriwipes) entre deux utilisations. Laver l’embout buccal avec eau et savon 1x/jour.
- Changer le matériel 1x/mois
- Stocker le matériel sur une surface propre entre deux utilisations
Préparation du soin
Prérequis
Le matériel nécessaire à la réalisation du soin est déposé sur une surface désinfectée avec une lingette imprégnée d'alcool (plateau inox, chariot de soin, plan de travail, etc…).
Hygiène des mains
A effectuer par friction hydro-alcoolique selon les 5 moments de l'hygiène des mains
Première séance d’enseignement effectuée par un(e) physiothérapeute :
- Installer le·la patient·e en position assise ou semi-assise
- Raccorder le tuyau muni de l’embout buccal sur l’appareil. Dérouler le tuyau et tenir le spiromètre verticalement.
- Vérifier le réglage de la molette (CliniFLO®) selon les capacités du patient (réglage transmis par le·la physiothérapeute)
Déroulement du soin
Prérequis
Le matériel nécessaire à la réalisation du soin est déposé sur une surface désinfectée avec une lingette imprégnée d'alcool (plateau inox, chariot de soin, plan de travail, etc…).
Hygiène des mains
A effectuer par friction hydro-alcoolique selon les 5 moments de l'hygiène des mains
- Demander au patient d’expirer lentement et complètement
- Porter l’embout buccal à sa bouche, fermer les lèvres de façon hermétique
- Inspirer lentement et profondément par la bouche avec le spiromètre en position verticale. Le physiothérapeute peut donner un feed-back proprioceptif en posant ces mains vers les côtes inférieurs du patient.
- Amener le disque jaune vers le visage content et maintenez-le le plus longtemps possible derrière ce dessin.
- Pour le Spiroball® il faut aussi monter le disque blanc le plus haut possible dans la colonne (volume) et le maintenir le plus longtemps possible.
- Pour le CliniFLO® la molette jaune se règle selon le débit désiré entre 100 et 600ml/s (réglé par le physio)
-
- Demander au patient une pause respiratoire en fin d’inspiration de 3-4 secondes (même si le disque retombe)
- Expiration normale (= lente, relâchée et non forcée) dans l’embout ou en dehors (selon capacités respiratoires du patient)
- Pour le Spiroball®, monter le curseur jaune vers le niveau du volume atteint par le patient (repère visuel)
- Noter les séries à effectuer dans le dossier de soin du patient
- Placer le matériel à portée de main du patient, sur une surface propre
Suivi du patient
Surveillances
ADEQUAT
- Associer le geste à une respiration abdomino-diaphragmatique
- Déroulement de l’inspiration :
- Ampliation abdominale
- Ampliation latérale des côtes inférieures
- Ampliation du thorax antéro-postérieur : élévation sternum
- Inspiration lente et maximale et expiration relâchée (passif)
- Déroulement de l’inspiration :
INADEQUAT
- Inspiration superficielle thoracique
- Inspiration rapide ou fréquence respiratoire élevé
- Sur-sollicitation des muscles de la ceinture scapulaire (tirage sus-sternal, élévation de la clavicule)
- Pas de mouvement de la cage thoracique ou de l’abdomen
- Expiration forcée, courte et/ou bruyante
Retour à domicile
L’appareil peut être remis au patient à son départ s’il bénéficie encore du traitement respiratoire, si non, le jeter. Proposer aux parents / proches aidant de stimuler le patient à effectuer les séries prescrites sur la journée.
Personnes ressources
Physiothérapeute clinicienne spécialisée, Département Femme-Mère-Enfant, 61586
Références
- Kotta PA, Ali JM. Incentive Spirometry for Prevention of Postoperative Pulmonary Complications After Thoracic Surgery. Respir Care. 2021 Feb;66(2):327-333.
- Beningfield A, Jones A. Peri-operative chest physiotherapy for paediatric cardiac patients: a systematic review and meta-analysis. Physiotherapy. 2018 Sep;104(3):251-263.
- Jain S, Bakshi N, Krishnamurti L. Acute Chest Syndrome in Children with Sickle Cell Disease. Pediatr Allergy Immunol Pulmonol. 2017 Dec 1;30(4):191-201
- CHUV Fiche technique de soin: Inspirex, V. Portuesi, 03/2005.
| Date de validation | Auteurs | Experts |
|---|---|---|
| 16.10.2023 |
Laia Maret, PCLS Méthodes de soins, Direction des soins, Lausanne, CHUV |
Quentin De Halleux, Physiothérapeute chef de service physiothérapie pédiatrique, DFME, Lausanne CHUV
|
Procédure de soin
care_process_378
Auteurs
Laia Maret, PCLS
Méthodes de soins, Direction des soins, Lausanne, CHUV
Experts
Quentin De Halleux, Physiothérapeute chef de service physiothérapie pédiatrique, DFME, Lausanne CHUV
Date de validation
16.10.2023
Rue du Bugnon 46
1011 Lausanne