Procédure de soin
Bandage compressif de type "SPICA"
Adulte
Bandage compressif de type "SPICA"
Télécharger (PDF)Bandage compressif de type "SPICA"
Télécharger (PDF)Généralités
Avertissement
La responsabilité du CHUV et des auteurs ne peut être engagée en cas d’utilisation de ce document en dehors du cadre prévu au CHUV. L’adoption de ces techniques de soins par une autre institution relève de la responsabilité de sa direction. Tout soin nécessite des connaissances appropriées et ne peut donc être exécuté que par des professionnels qualifiés. La forme et le contenu de ce document peuvent faire l’objet d’amélioration continue ou d’évolution dans les versions futures. Seule la version électronique fait foi.
Cadre de référence
Précautions Standard / Hygiène des mains
Hygiène, prévention et contrôle de l'infection (HPCi)
REFMED
Catalogue des examens
Tableau des antiseptiques au CHUV
Tableau des désinfectants au CHUV
Directive institutionnelle : Bonnes pratiques de documentation et de tenue du dossier patient du CHUV
Directive institutionnelle : Identitovigilance et port du bracelet d'identification des patients (BIP)
Directive institutionnelle : Gestion de la douleur
Directive institutionnelle : Gestion des médicaments : Préparation, double-contrôle et administration des médicaments
Contexte
Définition
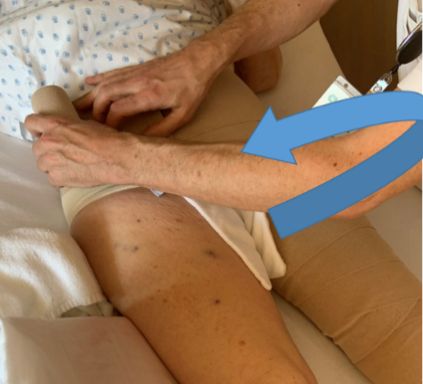
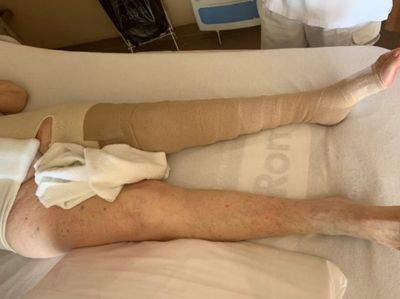
Le bandage compressif de type montage en SPICA, aussi appelé EPI ou technique en 8 est une technique qui consiste à l’application d’une bande oblique vers l’aval puis d’une bande oblique vers l’amont en conservant un angle de 45° (Photo B). On peut retrouver jusqu'a 9 couches, rendant ce montage potentiellement très compressif. La compression des bandes induit une pression constante sur le membre même au repos ce qui permet le drainage. Il a été démontré que l’application de la méthode de bandage SPICA (photo B) apporte une meilleure réduction de l’œdème que la méthode de bandage spiralée (photo A).
But
- Améliorer le retour veineux
- Prévenir et traiter le lymphœdème
- Prévenir un éventuel sérome/œdèmes post-traumatiques (traumatisme fermé ou post-chirurgical) ou œdèmes de revascularisation et ce en cas de pontage après une insuffisance artérielle. Dans ce cas précis le bandage n’est pas appliqué en post-opératoire immédiat. Il sera appliqué sur OM avec des directives précises des chirurgiens vasculaires et ce plusieurs jours après la chirurgie
Indications
- Post-chirurgie de la hanche pour réduire le risque de complications des plaies opératoires (hanche)
- Post-résection de tumeur de l’appareil locomoteur dans le but de prévenir le lymphœdème et le sérome post-opératoire
Contre-indications absolues
- Artériopathie oblitérante des membres inférieurs stade III et IV et si index de pression systolique (IPS) / ankle brachial pression (ABI) < 0.5
- Infection locale non traitée
- Thrombose veineuse profonde d’un membre inférieur
- Insuffisance cardiaque non compensée
Contre-indications relatives
- Neuropathies graves
- IPS 0.5 - 0.8 se référer à un médecin spécialiste : (exemple : micro-angiopathie diabétique) entrainant une perte de sensations avec possibles dommages ischémiques
- Diabète avec atteinte artérielle et risque d’ischémie
- Polyarthrites
- Complex Regional Pain Syndrom (CRPS algoneurodystrophie, « Südeck »)
- Fibromyalgie rhumatismale, responsable d’une hypersensibilité à toute forme de pression à la surface de la peau.
- Allergie ou hypersensibilité cutanée vis-à-vis des matériaux utilisés dans les dispositifs de compression (Latex, élasthanne)
- Ulcère chronique
- Lésion cutanée avec suspicion de malignité
Recommandations de pratique
- Attention ! Le bandage compressif de type SPICA s’effectue uniquement sur prescription médicale
- Définir la durée de l’application (minimum 48 heures) et réévaluer le délai d’application en collaboration avec les médecins et les physiothérapeutes 1x/j lors de la visite.
- Rapprocher la dépose des couches l’une de l’autre si la force de compression doit être renforcée
- Proscrire la force de compression du bandage lors de :
- Toute intervention vasculaire ou nerveuse
- Lésion des vaisseaux, artères et/ou veines durant l’intervention chirurgicale
- Attention ! Les précautions à prendre avant l’application du bandage doivent être vérifiées et validées avec le médecin prescripteur.
- Appliquer le bandage sur l’ensemble du membre. C’est-à-dire qu’il doit être appliqué en partant de l'extrémité distale du membre, plus précisément au niveau des métacarpo/métatarso-phalangiennes, et remonter vers la racine du membre jusqu’à la région dorso-ventral en englobant l’articulation la plus proche. Ceci afin d’éviter la progression du lymphœdème mais également d’éviter l’effet garrot et l’augmentation de l’œdème de stase en aval du bandage. Afin d’assurer l’efficacité du bandage, il est recommandé de s’appuyer sur le trochanter opposé et sur les crêtes iliaques à la région affectée comme saillie osseuse.
-
Risques
Douleurs
Prévention et attitude
- Évaluer la douleur avant l’application du bandage
- Mettre en place un traitement adapté si nécessaire
Lésions cutanées dû à une pression trop élevée du bandage
Prévention et attitude
- Proscrire l’utilisation de crochets de fixation pour fixer le bandage et recourir à l’utilisation d’un ruban adhésif
- Évaluer la cicatrice pour dépister les signes d’une éventuelle infection de la plaie (rougeur, lésion, écoulement, …etc.) à chaque réfection du bandage
- Évaluer régulièrement les saillies osseuses pour détecter toute rougeur et lésion
- Repositionner régulièrement le patient
- Évaluer régulièrement l’absence de souillure et/ou d'humidité du bandage et de la gaine « Sanicare hip spica »
- Appliquer une protection cutanée si le patient présente une fragilité cutanée ou un eczéma de contact de type :
- Jersey en coton et mousse
- Ouate (ex. : Cellona®) ou mousse (ex. : Rosidal® Soft)
- S’assurer de pouvoir passer une main entre la gaine « Sanicare hip spica » et le ventre du patient
Glissement du bandage
Prévention et attitude
- Appliquer la gaine « Sanicare hip spica » selon la taille du tour de hanche du patient et la fixer avec le bandage « Pütterflex Hartmann 12 x 5 cm » (voir : déroulement du soin)
Atteinte neuro-vasculaire périphérique
Prévention et attitude
- Evaluer et comparer l’état neuro-vasculaire des extrémités des deux membres inférieurs en phase préopératoire et postopératoire à la même fréquence que les contrôles vitaux
- Ajuster la pression appliquée si nécessaire
Atrophie ou diminution de la force musculaire
Prévention et attitude
- Encourager les mouvements isométriques actifs 4x/j
- Encourager la déambulation en utilisant un moyen auxiliaire si la mobilité du patient est possible (en collaboration avec les physiothérapeutes)
- Attention ! Il est obligatoire de respecter les limitations de mobilité définies par la prescription médicale (exemple : limitation de la charge ou de l’inclinaison du dossier etc.) ainsi que la tolérance à l’effort du patient
Technique de soin
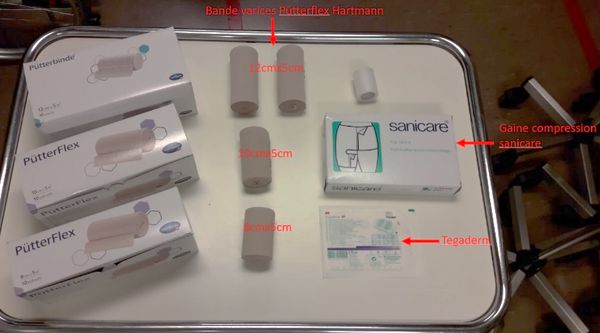
Matériel
1 Solution hydro-alcoolique pour la désinfection des mains
2 Bande de compression (Type : PütterFlex®) de 12cm x 5cm
1 Bande de compression (Type : PütterFlex®) de 10cm x 5cm
1 Bande de compression (Type : PütterFlex®) de 8cm x 5cm
1 Ruban adhésif (Type : Transpore 3M)
1 Gaine de compression pour la hanche et la cuisse (Type : Sanicare Hip Spica) adaptée à la taille de la hanche du patient (disponible en 4 tailles)
1 Jersey en coton Si nécessaire, pour préserver l’intégrité de la peau aux points de friction potentiels
1 Mousse de protection Si nécessaire, pour préserver l’intégrité de la peau aux points de friction potentiels
1 Pansement film transparent sans compresse intégrée (Type : Tegaderm®/Opsite®) Si nécessaire, pour préserver l’intégrité de la peau aux points de friction potentiels
Préparation du soin
Prérequis
Le matériel nécessaire à la réalisation du soin est déposé sur une surface désinfectée avec une lingette imprégnée d'alcool (plateau inox, chariot de soin, plan de travail, etc…).
Hygiène des mains
A effectuer par friction hydro-alcoolique selon les 5 moments de l'hygiène des mains
- S’assurer du confort du patient
- Administrer une antalgie avant la mobilisation du patient si nécessaire
- Evaluer la nécessité d’appliquer un jersey en coton, une couche d’ouate ou de mousse pour protéger la peau et éviter les zones de pression
- Installer le patient en position dorsale
Déroulement du soin
Prérequis
Le matériel nécessaire à la réalisation du soin est déposé sur une surface désinfectée avec une lingette imprégnée d'alcool (plateau inox, chariot de soin, plan de travail, etc…).
Hygiène des mains
A effectuer par friction hydro-alcoolique selon les 5 moments de l'hygiène des mains
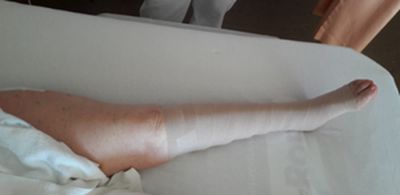
La pose du bandage se fait toujours en partant de l'extrémité distale du membre tout en remontant vers la racine du membre et ce jusqu’à la région dorso-ventral.
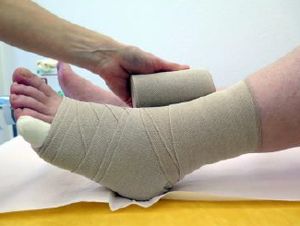
1. Débuter un bandage compressif du membre inférieur
Attention ! Veiller à tenir le pied en éversion durant la procédure avec la cheville à 90 degrés pour favoriser la position physiologique de la cheville et sa mobilité ultérieure.
- Vidéo pour l’application du bandage du pied
- Commencer le bandage depuis la base du petit orteil en direction du gros orteil en effectuant un tour de fixation de la bande
-
- Faire 1 ou 2 épis sur l’avant pied selon la longueur du pied
- Partir à l’arrière du talon et revenir sous le pied (en règle général deux passages sont nécessaires pour fermer le talon)
- Favoriser une tension de la bande postérieure-talon pour un habillage optimal du talon et un relâchement sur la face antérieure pour éviter une surpression sur le coup du pied
-
- Terminer la 1ère bande en la fixant avec un bout de sparadrap
- Débuter la 2ème bande à 10-15 cm plus bas de l’arrêt de la première, en maintenant une continuité de la pression dégressive
- Superposer en épi une couche sur l’autre
-
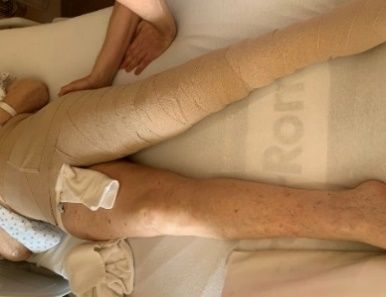
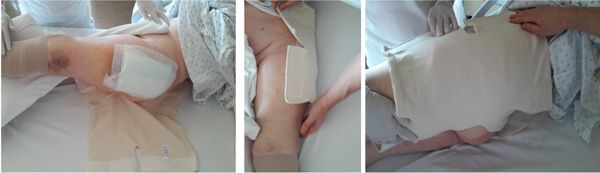
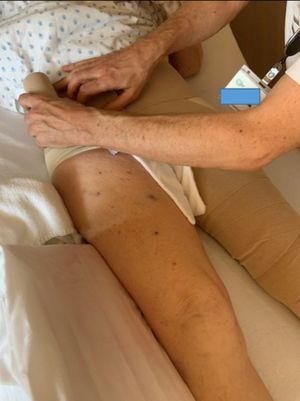
2. Mettre en place la gaine de compression, sanicare hip spica, au niveau de la hanche comme l’illustrent les images suivantes
-
- Pour fixer la gaine, commencer par le haut de la gaine
-
- Placer la pellicule transparente de type Tégaderm sur la zone du pli inguinal pour protéger la peau avant de la fixer autour de la cuisse
-
- Pour préserver l’intégrité de la peau, appliquer une ouate sur la partie fermeture Velcro, qui est susceptible d’être en contact avec la peau et potentiellement la léser
-
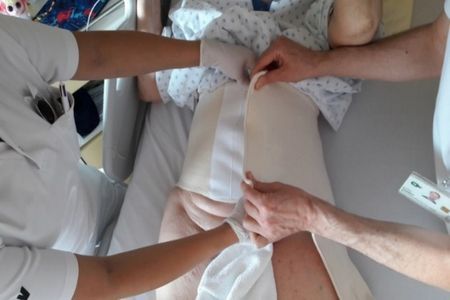
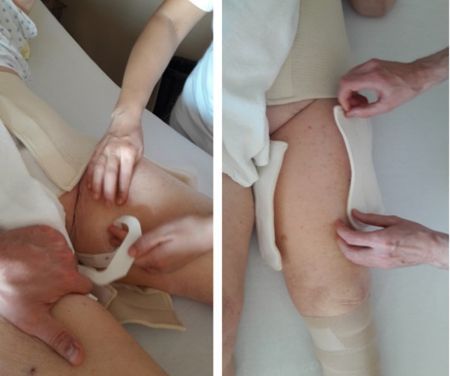
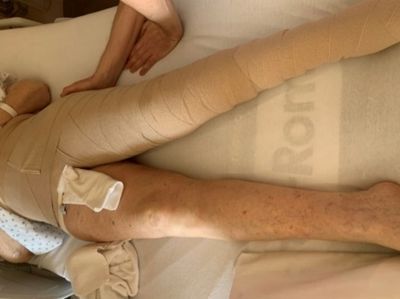
3. Poursuivre l’application du bandage compressif en épi en partant du genou et en allongeant la cuisse
-
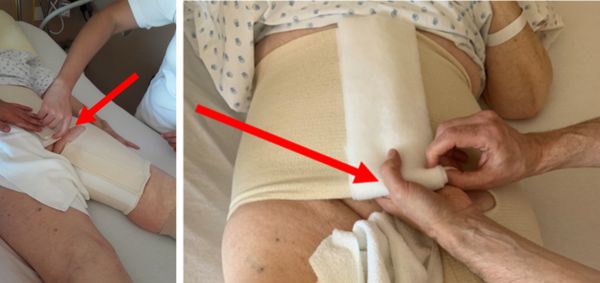
- Appliquer le bandage compressif afin de couvrir la hanche en comprimant le pansement et en passant par la partie postérieure de la hanche
-
- Le patient peut se tenir à l’aide de la potence, si cela est indiqué, afin de relever le bassin et faciliter ainsi l’application du bandage autour de la taille
- Appliquer le bandage par-dessus la gaine assure une compression optimale et la gaine prévient ainsi l’effet Garreau qui peut survenir si les bandes ont été appliquées seules
-
Suivi du patient
Enseignement au patient et proches
- Notion de prévention des atteintes à l’intégrité de la peau
- Importance de la mobilisation au lit et la marche
- Importance de l’alimentation et l’hydratation
- Importance du soulagement de la douleur
Personnes ressources
- Mme Darbeida Imène, ICLS Traumatologie 62406 (personne référente)
- Mr Hardy, Yves, Physiothérapeute chef d’unité, Praticien formateur DAL 60521 (personne référente)
Références
- Ferrandez J-C. Assessment of two compressive bandages for secondary lymphedema of the upper limb: A prospective multicentric study | Request PDF. Kinesther Rev. 2007;67:30‑5.
- Ganchou P-H, Ferrandez J-C, Theys S. Évolution des bandages dans le lymphoedème. Kinésithér Scient. 2015;0571:17‑22.
- Oh SH, Ryu SH, Jeong HJ, Lee JH, Sim Y-J. Effects of Different Bandaging Methods for Treating Patients With Breast Cancer-Related Lymphedema. Ann Rehabil Med. 2019;43(6):677‑85.
- National Institute for Health and Care Excellence. The Juxta CURES adjustable compression system for treating venous leg ulcers [Internet]. National Institute for Health and Care Excellence; 2015 [cité 24 sept 2020]. Disponible sur: https://www.nice.org.uk/advice/MIB25
- Nursing & Midwifery Council. The Code: Professional standards of practice and behaviour for nurses, midwives and nursing associates [Internet]. NMC; 2015 [cité 24 sept 2020]. Disponible sur: https://www.nmc.org.uk/standards/code/
- Ferrere J. Les bandes de contention/compression dans la prise en charge des lymphœdèmes des membres. Etat du marché et utilisation à l’hôpital Henry Gabrielle des hospices civils de Lyon. [Internet]. [Lyon]: Université Claude Bernard - Lyon 1 Faculté de Pharmacie; 2018 [cité 24 sept 2020]. Disponible sur: http://bibnum.univ-lyon1.fr/nuxeo/restAPI/preview/default/2dfc283d-1667-427b-8ef4-48c0d708bfc8/default/
- Bouchet J-Y, Richaud C, Franco A. Rééducation en pathologie vasculaire périphérique. Elsevier Masson; 1989. 118 p. (Dossier de kinésithérapie).
| Date de validation | Auteurs | Experts |
|---|---|---|
| 14.10.2020 |
Groupe permanent des méthodes de soins, Direction des soins |
Imène Darbeida, ICLS service de Traumatologie, DAL, Lausanne CHUV
Yves Hardy, Physiothérapeute chef d’unité et praticien formateur, DAL, Lausanne CHUV
Carine Praz, ICS Traumatologie, DAL, Lausanne CHUV
Olivier Borens, Prof., Médecin chef, TRA, SEPK, DAL, Lausanne CHUV
Stéphane Cherix, Médecin associé, OTH, TRA, DAL, Lausanne CHUV
|
Procédure de soin
care_process_129
Auteurs
Groupe permanent des méthodes de soins, Direction des soins
Experts
Imène Darbeida, ICLS service de Traumatologie, DAL, Lausanne CHUV
Yves Hardy, Physiothérapeute chef d’unité et praticien formateur, DAL, Lausanne CHUV
Carine Praz, ICS Traumatologie, DAL, Lausanne CHUV
Olivier Borens, Prof., Médecin chef, TRA, SEPK, DAL, Lausanne CHUV
Stéphane Cherix, Médecin associé, OTH, TRA, DAL, Lausanne CHUV
Date de validation
14.10.2020
Rue du Bugnon 46
1011 Lausanne