Procédure de soin
Bouton de gastrostomie/gastrotube avec extension jéjunale
Adulte
Bouton de gastrostomie/gastrotube avec extension jéjunale
Télécharger (PDF)Bouton de gastrostomie/gastrotube avec extension jéjunale
Télécharger (PDF)Généralités
Avertissement
La responsabilité du CHUV et des auteurs ne peut être engagée en cas d’utilisation de ce document en dehors du cadre prévu au CHUV. L’adoption de ces techniques de soins par une autre institution relève de la responsabilité de sa direction. Tout soin nécessite des connaissances appropriées et ne peut donc être exécuté que par des professionnels qualifiés. La forme et le contenu de ce document peuvent faire l’objet d’amélioration continue ou d’évolution dans les versions futures. Seule la version électronique fait foi.
Cadre de référence
Précautions Standard / Hygiène des mains
Hygiène, prévention et contrôle de l'infection (HPCi)
REFMED
Catalogue des examens
Tableau des antiseptiques au CHUV
Tableau des désinfectants au CHUV
Directive institutionnelle : Bonnes pratiques de documentation et de tenue du dossier patient du CHUV
Directive institutionnelle : Identitovigilance et port du bracelet d'identification des patients (BIP)
Directive institutionnelle : Gestion de la douleur
Directive institutionnelle : Gestion des médicaments : Préparation, double-contrôle et administration des médicaments
Contexte
Définition
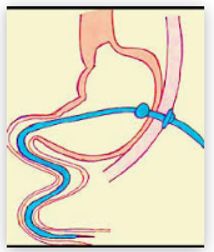
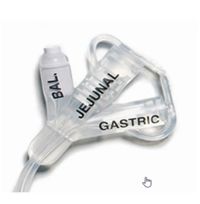
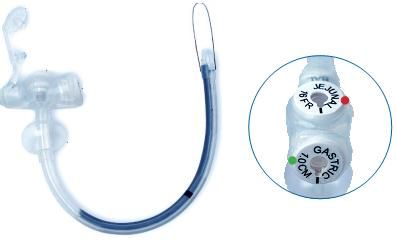
Un bouton de gastrostomie ou gastrotube avec extension jéjunale est une sonde d’alimentation maintenue en place dans l’estomac par un ballonnet gonflé d’eau dont l’extrémité distale est placée dans le jéjunum (au-delà de l’angle de Treitz). Parfois, la sonde peut servir pour la décompression gastrique pendant que l’alimentation est administrée par l’extension jéjunale. Ce dispositif permet de remplacer, dès 6 à 8 semaines, une PEG-J ou une GPR-J. Il permet d’améliorer la qualité de vie de certains patients bénéficiant d’une nutrition entérale au long cours (aspect esthétique, image corporelle, etc.).
Dispositif sans voie de décompression gastrique
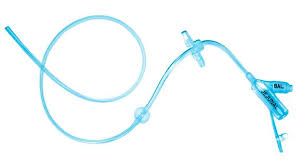
Gastrotube avec extension jéjunale à 1 voie
- Bouton avec extension jéjunale à 1 voie
Dispositif avec voie de décompression gastrique
- Gastrotube avec extension jéjunale à 2 voies
-
- Bouton avec extension jéjunale à 2 voies
Attention ! Dans certains cas, cette sonde est posée en première intention selon l’appréciation médicale ou à la demande du patient. Dans ce cas, une gastropexie est nécessaire (fixation de la paroi gastrique à la paroi abdominale antérieur par 2-3 points est nécessaire (se référer à la fiche GPR-J)
Indications
Alimentation orale impossible ou insuffisante avec un tube digestif haut non fonctionnel :
- Trouble de la vidange gastrique
- Patients à haut risque de broncho-aspirations
- Echec de l’alimentation en site gastrique
- Décompression gastrique ou par drainage passif
- Sténose du pylore
- Sténose duodénale
Contre-indications
Iléus
Recommandations de pratique
Conditions pour la pose et le retrait
Pose :
- Patient doit être à jeun 6h-12h avant la pose
- La mise en place du bouton/gastrotube-J d’alimentation est possible en première intention ou 30 jours après la pose de la PEG/GPR-J
- Si la pose de bouton/gastrotube-J d’alimentation se fait en première intention, une pose de sonde nasogastrique sur prescription médicale est nécessaire pour que le médecin poseur puisse gonfler l’estomac et faire la gastropexie (mise en place des points d’ancrage).
Retrait :
- Le retrait du bouton/gastrotube-J ne nécessite pas d’endoscopie ou contrôle radiologique et peut être fait par un.e médecin ou un.e infirmier.ère sur prescription médicale.
- Le ballonnet est dégonflé avant le retrait du bouton/gastrotube-J. La stomie peut se refermer 6h après l’ablation
- Patient doit être à jeun les 2-6h qui précèdent le retrait du bouton/gastrotube-J
- Reprise de l’alimentation orale possible de suite après le retrait
Déroulement des soins après la pose
- Si pose de sonde en première intention :
- se référer à la fiche GPR-J
- Pour la pose de l’extension après 6-8 semaines
- il n’y a plus de pansement
- Soins quotidiens
- Les soins quotidiens doivent être effectués même en cas de non utilisation du bouton/gastrotube avec extension jéjunale.
- Fréquence changement matériel
- Changer la tubulure de nutrition, les seringues, etc. 1x/j
- Changer le raccord du bouton-J 1x/sem
- Changer le bouton/gastrotube-J aux 6-12 mois ou selon l’état local, l’étanchéité du ballonnet et l’intégrité du bouton/gastrotube-J. Le changement du bouton peut être justifié en cas de prise ou de perte de poids significative (modification de l’adiposité abdominale sous-cutanée)
Alimentation orale et nutrition entérale
- Poursuivre l’alimentation selon la prescription médicale
- Si la sonde est posée en première intention :
- La reprise de l’alimentation et de l’hydratation orale peut se faire dès la pose du bouton/gastrotube-J (J0) sauf contre-indication du médecin poseur
- Le début de la nutrition entérale et l’hydratation est possible de suite dès la pose du bouton/gastrotube-J (J0) sauf contre-indication du médecin poseur
- Positionnement du patient lors de l’alimentation par sonde : buste à 30° minimum
- Si des effets secondaires apparaissent (nausées, vomissements, troubles du transit, etc.) stopper la nutrition entérale et contacter l’équipe de Nutrition Clinique
- Voir fiche technique de soin pour la : Nutrition entérale / Hydratation par sonde entérale
Attention ! Contacter l’équipe de Nutrition Clinique pour la proposition du type et de la quantité de produit d’alimentation
Risques
Hémorragie et/ou hématome
Prévention et attitude
- Vérifier que le taux de coagulation ne constitue pas un risque majeur avant l’intervention
- Normes souhaitées : TP à 50% et plaquettes ≥ 50'000 g/l
Douleurs abdominales
Prévention et attitude
- Evaluer la douleur et administrer une antalgie sur prescription médicale après la pose
- Vérifier si le bouton n’est pas trop serré ou si le ballonnet n’est pas gonflé dans la paroi abdominale
Infection sur la gastrostomie
Prévention et attitude
Respecter les règles d’asepsie lors de la réfection du pansement jusqu’à ce que la gastrostomie soit cicatrisée
Ecoulement et/ou protrusion de la muqueuse gastrique (granulation)
Prévention et attitude
- Gastrotube :
- Mettre le gastrotube sous traction avant la fixation de la plaque externe afin d’éviter le jeu de la sonde
- Ne pas appliquer de pommade sur la peau pour éviter le glissement de la plaque de fixation ainsi qu’une fuite gastrique
- Bouton :
- Mesurer l’épaisseur de la paroi abdominale et mettre le bouton adapté
Délogement de la sonde
Prévention et attitude
- Relever la graduation externe de la sonde et la documenter dans le dossier patient afin de garantir la même position durant les soins et tout le temps de sa mise en place.
- Vérifier l’étanchéité du ballonnet 1x/mois afin d’éviter la perte de la sonde et/ou la fermeture de la gastrostomie. Retirer l’eau présente dans le ballonnet et si insuffisante, la compléter à la quantité prescrite. Utiliser de l’eau du robinet ou distillée mais pas de NaCl 0.9%.
En cas d’arrachage ou sortie du bouton/gastrotube, mettre un bouton de réserve ou glisser une sonde vésicale dans la stomie pour la garder ouverte.
Rupture de la sonde
Prévention et attitude
- Ne pas utiliser de seringue entérale avec un volume inférieur à 5ml.
- En cas de résistance lors de l’injection ou de rinçage, ne pas forcer.
- Se référer aux recommandations du Pharminfo n° 02 - 2016 en cas de résistance
Obstruction de la sonde
Prévention et attitude
- Rincer avant et après son utilisation avec minimum 20ml d’eau minérale (en cas de restriction hydrique : 15ml)
- Rincer au minimum 1x/24h même en cas de non utilisation de la sonde
- Privilégier les médicaments sous forme liquide plutôt que l’écrasement des comprimés. Se référer aux recommandations du Pharminfo n° 02 – 2016 en cas de sonde bouchée
Escarre ou lésion des muqueuses
Prévention et attitude
- Gastrotube-J :
- Changer l’adhésif de fixation au niveau abdominal 1x/j ou plus si décollé et/ou souillé
- Mobiliser la sonde par un mouvement de « va et vient » 1x/j
- Nettoyer la gastrostomie 1x/j minimum
- Varier l’emplacement des points de fixation au niveau abdominal
- Bouton-J :
- Nettoyer la gastrostomie 1x/j minimum
Attention ! La mobilisation du bouton avec extension jéjunale se fait que par mouvement de « va et vient » uniquement pour éviter le déplacement de la sonde dans l’estomac
Détérioration de matériel/sonde
Prévention et attitude
Ne pas appliquer de désinfectant à base d’iode qui teinte et endommage le matériel
Technique de soin
Déroulement du soin
Prérequis
Le matériel nécessaire à la réalisation du soin est déposé sur une surface désinfectée avec une lingette imprégnée d'alcool (plateau inox, chariot de soin, plan de travail, etc…).
Hygiène des mains
A effectuer par friction hydro-alcoolique selon les 5 moments de l'hygiène des mains
Soins quotidiens
Bouton-J
-
- Soins d’hygiène quotidiens :
- Laver le pourtour du bouton et de la stomie au savon, rincer à l’eau et bien sécher le site d’insertion
- Si nécessaire, utiliser un coton-tige (ex. : Q-Tip) pour nettoyer la peau sous le bouton
- Reprise des douches et des bains possibles, si la cicatrisation est bonne
- Laisser la stomie à l’air. Jamais de compresses entre la peau et la plaque de fixation
- Mobilisation et fixation quotidienne :
- Effectuer un mouvement de « va et vient » avec la sonde vers l’intérieur de l’estomac
- Evaluer s’il y a trop de jeux ou si le bouton n’est pas trop serré. Toute prise ou perte pondérale peut induire un changement de la longueur du bouton. Le bouton doit être adapté à l’épaisseur de la paroi abdominale.
- Attention ! Eviter la rotation à 360° pour ne pas déplacer l’extension jéjunale
- Vérification de la perméabilité : rincer avec minimum 20ml d’eau minérale
- Au minimum 1x/j même en cas de non utilisation de la sonde
- Avant et après le passage de la nutrition entérale ou des médicaments
- Si la sonde est bouchée, désobstruer selon les consignes du bulletin de Pharminfo n°02 - 2016
Gastrotube-J
-
- Soins d’hygiène quotidiens :
- Desserrer la plaque de fixation, nettoyer le pourtour de la stomie au savon, rincer à l’eau, bien sécher le site d’insertion et remettre en place la plaque de fixation
- La plaque de fixation doit aussi être nettoyée
- Reprise des douches et des bains possibles, si la cicatrisation est bonne
- Laisser la stomie à l’air. Jamais de compresses entre la peau et la plaque de fixation
- Mobilisation et fixation quotidienne :
- Effectuer un mouvement de « va et vient » d’1 à 5 cm avec la sonde vers l’intérieur de l’estomac
- Contrôler la traction PUIS l’adhérence de la sonde :
- Pour la traction : mobiliser le gastrotube en tirant doucement sur la sonde jusqu’à une légère résistance.
- Pour l’adhérence : positionner la plaque de fixation contre la peau. Cette plaque doit pouvoir tourner librement sans laisser plus de 2-3 mm entre la peau et la plaque (prévient les irritations, fuites et infections de la paroi).
- Attention ! Eviter la rotation à 360° pour ne pas déplacer l’extension jéjunale
- Vérification de la perméabilité : rincer avec minimum 20ml d’eau minérale
- Au minimum 1x/j même en cas de non utilisation de la sonde
- Avant et après le passage de la nutrition entérale ou des médicaments
- Si la sonde est bouchée, désobstruer selon les consignes du bulletin de Pharminfo n°02 - 2016
Suivi du patient
Retour à domicile
Pour le patient hospitalisé :
- Nutrition clinique organise la livraison du matériel et l’alimentation par sonde à domicile
- Infirmière de liaison contacte le CMS pour la réfection du pansement à J6-7 si nécessaire
- Enseigner la manipulation du système au patient et/ou à l’entourage selon le degré d’autonomie et prévoir un suivi à domicile si nécessaire
Pour le patient ambulatoire :
- Nutrition clinique contacte le CMS pour la réfection du pansement à J6-7 si nécessaire et organise la livraison du matériel et l’alimentation par sonde à domicile
- Enseigner la manipulation du système au patient et/ou à l’entourage selon le degré d’autonomie et prévoir un suivi à domicile si nécessaire
Références
Consultation de nutrition clinique :
- Infirmières : 079 5568 520
- Garde médicale : 079 5569 573
- Garde Radiologie : 079 5561 509
| Date de validation | Auteurs | Experts |
|---|---|---|
| 16.09.2020 |
Méthodes de soins, Direction des soins, Lausanne, CHUV |
Florence Gatsigazi, Infirmière spécialiste, Unité de nutrition clinique, CHUV
Sylvie Bock, Infirmière / HDJ Radiologie
HPCi-CHUV, Hygiène prévention et contrôle de l’infection
|
Procédure de soin
care_process_124
Auteurs
Méthodes de soins, Direction des soins, Lausanne, CHUV
Experts
Florence Gatsigazi, Infirmière spécialiste, Unité de nutrition clinique, CHUV
Sylvie Bock, Infirmière / HDJ Radiologie
HPCi-CHUV, Hygiène prévention et contrôle de l’infection
Date de validation
16.09.2020
Rue du Bugnon 46
1011 Lausanne